病態と種類
睡眠時無呼吸症候群(Sleep Apnea Syndrome:SAS)は、睡眠中に無呼吸(10秒以上の呼吸停止)や低呼吸を繰り返す疾患であり、低酸素血症と睡眠の分断を引き起こします。その結果、日中の強い眠気だけでなく、生活習慣病や心血管疾患のリスクを高める重要な疾患として知られています。SASの種類としては閉塞性睡眠時無呼吸、中枢性睡眠時無呼吸の2タイプがあります
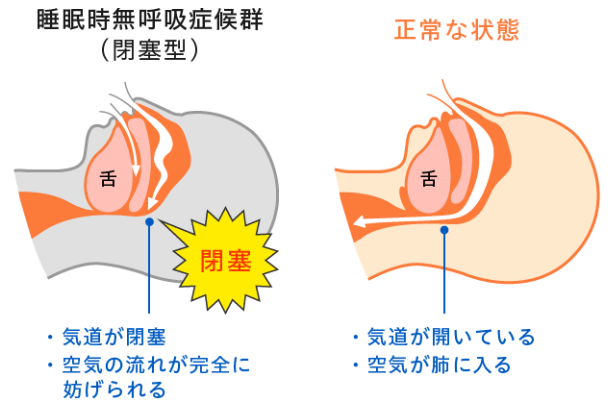
■ 閉塞性睡眠時無呼吸(OSA)の病態
最も多いタイプで、患者の約9割を占めます。
睡眠中に咽頭周囲筋の緊張が低下することで、舌根沈下や軟口蓋の落ち込みが生じ、上気道が狭窄・閉塞します
呼吸努力は存在するものの空気が通過できないため、無呼吸や低呼吸が繰り返され、低酸素血症および高炭酸ガス血症が発生します。これにより覚醒反応が誘発され、交感神経活動が持続的に亢進する状態となります
肥満、扁桃肥大、小顎症、鼻閉などの要因が発症に関与します
■ 中枢性睡眠時無呼吸(CSA)の病態
比較的まれなタイプで、脳の呼吸中枢からの呼吸指令の低下が原因です。呼吸努力自体が消失するため、無呼吸が生じます
心不全によるチェーンストークス呼吸、脳血管障害、神経疾患、薬剤性(オピオイドなど)が主な原因として知られています
■ 全身への影響(重要)
SASでは、夜間に繰り返される低酸素状態と覚醒反応により、以下の病態が進行します
- 交感神経亢進→高血圧・不整脈
- 酸化ストレス増大→血管内皮障害
- 動脈硬化の促進→高コレストロール血症・高脂血症
- インスリン抵抗性の増加→糖尿病
そのため、睡眠時無呼吸症候群は単なる睡眠障害ではなく、心血管疾患や生活習慣病の重要な危険因子と位置付けられています
■ 合併しやすい疾患
- 高血圧症
- 心不全・虚血性心疾患(狭心症・心筋梗塞)
- 心房細動などの不整脈
- 糖尿病・脂質異常症
- 脳卒中
高血圧のある患者様はSASの可能性もあります!
特に中等度以上のSASでは、心血管イベントの発症リスクが有意に上昇することが報告されています
睡眠時無呼吸症候群の簡易検査について
睡眠時無呼吸症候群(SAS)が疑われる場合、まず行われることが多いのが自宅で実施可能な簡易検査(在宅睡眠時無呼吸検査:HSAT)です
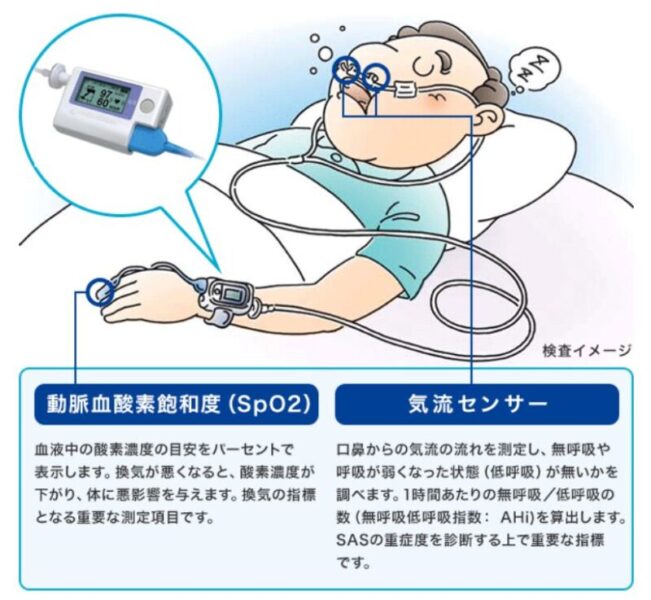
■ 検査の方法
当院では専用の小型機器を自宅送り、就寝時に装着して測定します
主に測定する項目は以下の通りです
- 鼻口気流センサー(呼吸の流れを感知)
- 酸素飽和度(SpO₂)
- 心拍数
検査は通常ひと晩行い、翌日機器を返却して解析を行います
検査結果の見方 ― AHI(無呼吸低呼吸指数)について
睡眠時無呼吸症候群の検査結果を評価するうえで、最も重要な指標がAHI(Apnea Hypopnea Index:無呼吸低呼吸指数)です。
これは、1時間あたりに何回の無呼吸・低呼吸が起こったかを示す数値で、重症度の判定や治療方針の決定に用いられます
■ AHIの定義
AHIは以下の合計回数を睡眠時間で割った値です。
- 無呼吸(Apnea)
呼吸が10秒以上停止した状態 - 低呼吸(Hypopnea)
呼吸が弱くなり、酸素飽和度が低下する状態
つまり、頭文字よりA(Apnea)H(Hypopnea)I(Index)のAHIとなりこの値が高いほど、睡眠中に呼吸障害(無呼吸)が頻回に起こっていることを意味します
■ 重症度の判定基準
一般的に、1時間当たりのAHIで評価し、以下の基準で分類されます。
- 5未満/時間:正常範囲
- 5~15未満/時間:軽症
- 15~30未満/時間:中等症
- 30以上/時間:重症
中等症以上では、生活習慣病や心血管疾患のリスクが高まることが知られています
■ AHIだけでは分からない重要なポイント
検査結果の評価では、AHIに加えて次の項目も重要です。
- 最低酸素飽和度(SpO₂の低下の程度)
- 酸素低下の持続時間
- いびきの強さ
- 日中の眠気などの症状
同じAHIでも、酸素低下が強い場合は全身への影響が大きくなります
■ 治療開始の目安
一般的に以下の場合、治療が推奨されています
- AHI 20以上:原則としてCPAP治療の適応
- AHI 5以上+症状あり:治療対象となることが多い
睡眠時無呼吸症候群は、単なるいびきの問題ではなく、心血管疾患や生活習慣病と深く関わる疾患です。検査結果を正しく理解ことが重要です
当院では簡易検査で治療導入な可能なAHI 30以上(重症)を治療の目安としています。
CPAP治療(持続陽圧呼吸療法)について
CPAP(Continuous Positive Airway Pressure:持続陽圧呼吸療法)は、中等症〜重症の睡眠時無呼吸症候群に対する標準治療です。
睡眠中に専用の装置を使用し、鼻や口に装着したマスクから空気を送り続けることで、気道の閉塞を防ぎます
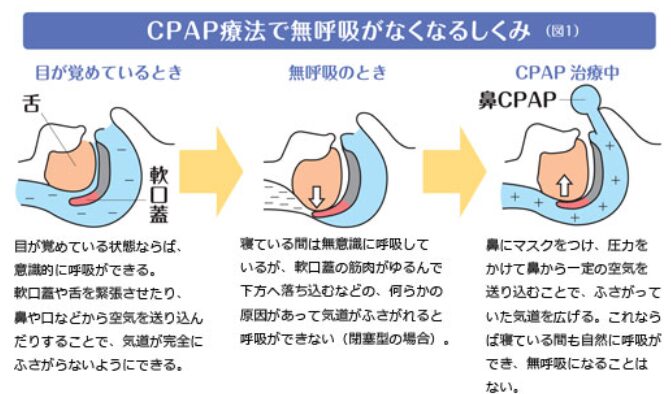
■ CPAPの仕組み
睡眠時無呼吸症候群では、睡眠中に舌根沈下や軟口蓋の落ち込みにより上気道が閉塞します。
CPAPは一定の空気圧をかけることで、
- 上気道を内側から広げる
- 気道の閉塞を防ぐ
- 呼吸停止を起こさせない
という作用があります
いわば「空気の力で気道を支える治療」です
■ 治療の効果
CPAP治療により、以下の改善が期待できます。
- 無呼吸・低呼吸の消失
- いびきの改善
- 日中の眠気の軽減
- 夜間頻尿の改善
- 血圧低下
- 心血管イベントリスクの低減
適切に使用した場合、AHIは正常範囲まで改善することが多く、非常に高い治療効果が得られます
■ 保険適用の基準
一般的に以下の場合に保険適用となります。
- AHI 20以上
- または AHI 5以上+症状(眠気・高血圧など)あり
医師の診断と検査結果に基づいて適応が決定されます。
■ 治療の流れ
- 簡易検査または精密検査で診断
- CPAP適応の判定
- 機器の選定・設定
- 自宅で治療開始
- 定期通院による使用状況の確認
導入後は月1回の外来フォローで管理します。
■ CPAP治療の特徴
メリット
- 即効性が高い
- 非侵襲的で安全性が高い
- 心血管リスクを低下させる
注意点
- 継続使用が重要
- マスク装着に慣れが必要
- 鼻閉などの対策が必要な場合あり
CPAP治療の料金(保険診療)
CPAP(持続陽圧呼吸療法)は、健康保険が適用される治療です
■ 月々の自己負担額の目安
保険適用の場合、費用には以下が含まれます。
- CPAP装置のレンタル料
- マスク・チューブなどの消耗品
- 月1回の診察料・指導管理料
3割負担の方:月額 約4,000〜5,000円程度
1割負担の方:月額 約1,500円前後
■ まとめ
CPAP治療は、睡眠時無呼吸症候群に対する最も確立された治療法であり、無呼吸の改善だけでなく、生活習慣病や心血管疾患の予防にも重要な役割を果たします。適切な診断と継続的な治療により、生活の質の大きな改善が期待できます。いびきが強い、睡眠中の無呼吸を指摘された、日中の強い眠気がある方は、睡眠時無呼吸症候群(SAS)の可能性があります。
このような症状のある方はぜひご相談ください。


